Печеночные колики — проявление желчнокаменной болезни. Эта патология встречается у мужчин, женщин и детей. Диагностика и лечение осуществляется гастроэнтерологом. Если у пациента внезапно появился приступ, то необходимо оказать ему первую помощь, предварительно вызвав бригаду скорой помощи. Прогноз заболевания благоприятный при его выявлении и своевременном лечении. Чтобы не возникали рецидивы, следует соблюдать диету.
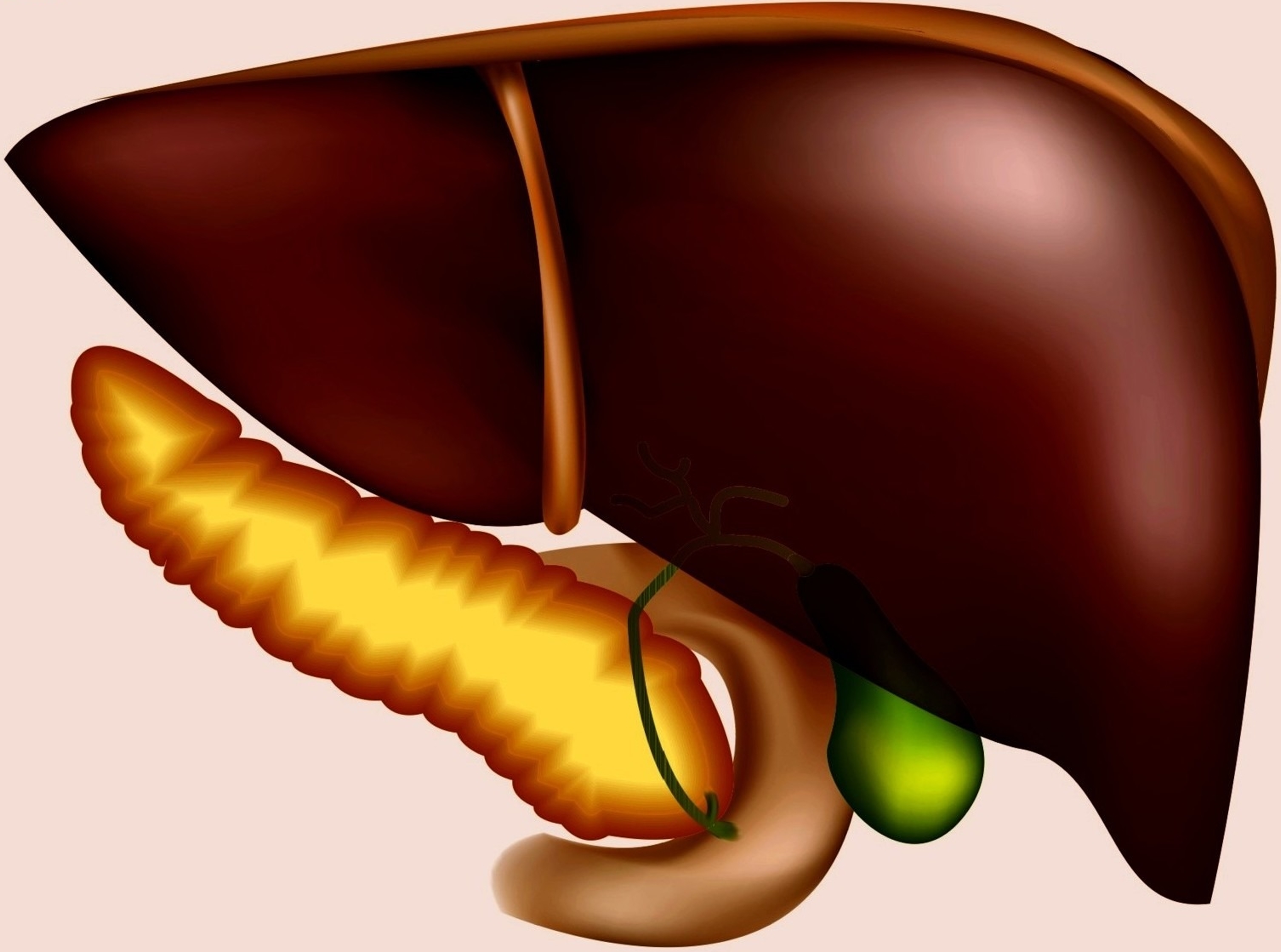
Печеночные колики: описание заболевания
Печеночная колика — одно из проявлений заболевания желудочно-кишечного тракта — желчнокаменной болезни. В 75% случаев это — первый симптом холелитиаза (желчнокаменная болезнь, которая проявляется наличием одного или нескольких камней в желчном пузыре). Это расстройство встречается у 15% населения, в большей мере у женщин, чем у мужчин.
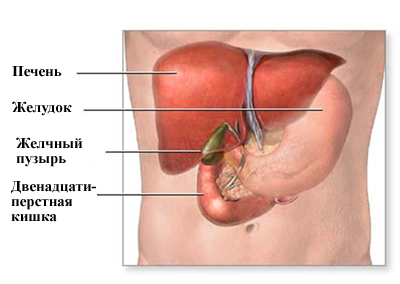
Печеночные колики развиваются из-за неправильного питания: употребления слишком жирной пищи, большого количества пряностей. Это влияет на работу стенок желчного пузыря и вызывает миграцию (перемещение) камней в протоковую систему. При закупорке камнем пузырного протока нарушается отток желчи и повышается внутрипузырное давление. В результате этого возникает болевой синдром.
Почечные колики развиваются и по другим причинам:
- употребление спиртных напитков;
- чрезмерные физические нагрузки;
- эмоциональный стресс;
- беременность.
Основные клинические проявления
Основным симптомом является болевой синдром. Боль локализуется в области правого подреберья или в животе и носит режущий, колющий и раздирающий характер. Иногда она распространяется в область правой лопатки, ключицы, надключичную зону, шею и плечо. Иногда боль отдает в область сердца.
Отмечается тошнота и рвота желчью, которая не приносит облегчения. Пациенты предъявляют жалобы на вздутие живота. Боль возникает из-за перерастяжения стенки пузыря при закупорке камнем. Если у пациента присутствуют небольшие камни, то болевой синдром слабо выражен.
Приступ печеночной колики длится от 15 минут до 6 часов. Более длительный приступ свидетельствует о наличии осложнений — острого холецистита, который связан с воспалением желчного пузыря на фоне нарушения движения желчи из-за блокады ее оттока. Иногда возникает повышение температуры тела до 38 градусов. Закупорка желчевыводящих путей приводит к появлению желтухи.
Особенности патологии у детей и беременных женщин
Печеночные колики у беременных протекают тяжело. Боль носит такой интенсивный характер, что пациентки не могут найти удобное положение тела. Приступы нередко появляются из-за погрешностей в диете. Чтобы избавиться от болей, женщине нельзя ходить босиком, пол не должен быть холодным.
Это позволит восстановить кровообращение в мышцах, которые отвечают за работу желчного пузыря. Ходьба босиком нормализует кровообращение в стопах. У беременных иногда появляются позывы к рвоте.
Печеночные колики часто возникают у подростков. Если ребенок голодает, то желчь застаивается в желчевыводящих путях, постепенно она превращается в песок, а последний — в камни. Это приводит к возникновению болей в правом подреберье, а пациент начинает жаловаться на истощение и рвоту.
Диагностика
Диагностика заболевания осуществляется гастроэнтерологом на основе жалоб, признаков болезни, осмотра и анамнеза, а также с помощью лабораторных и инструментальных методов исследования. В анамнезе практически всегда отмечаются боли в правом подреберье. По мере прогрессирования желчнокаменной болезни эпизоды печеночной колики возникают все чаще, а интенсивность боли нарастает.
Отмечается чувство тяжести в правом подреберье, особенно после погрешностей в диете. Наблюдается понос, запоры, тошнота и рвота. При осмотре пациента определяется бледность кожи. Больной принимает вынужденное положение тела: на боку с приведенными к животу ногами. При пальпации (ощупывании) отмечается напряжение передней брюшной стенки.
Активно применяется УЗИ печени и желчного пузыря, а также желчевыводящих путей. Лабораторные методы исследования позволяют выявить лейкоцитоз (повышение уровня лейкоцитов в крови) и увеличенная СОЭ (скорость оседания эритроцитов). В настоящее время используется рентгенография органов брюшной полости, КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) печени и желчного пузыря для уточнения диагноза.
Лечение
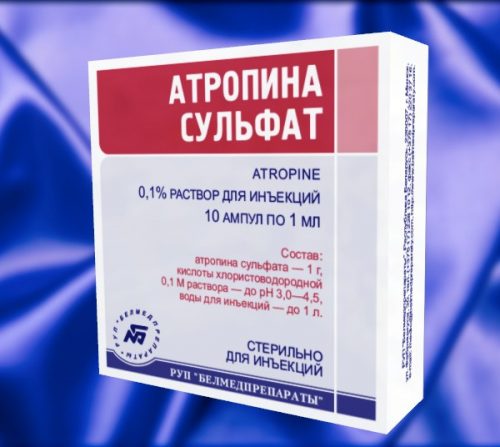
Терапия осуществляется в стационарных условиях. В период приступа и два дня после него назначается полный голод, а затем диетическое питание. Чтобы избавиться от спазмов, пациенту назначают папаверин, дротаверин, мебеверин, атропина сульфат. Если приступ тяжелый, то применяют спазмолитики с метоклопрамидом.

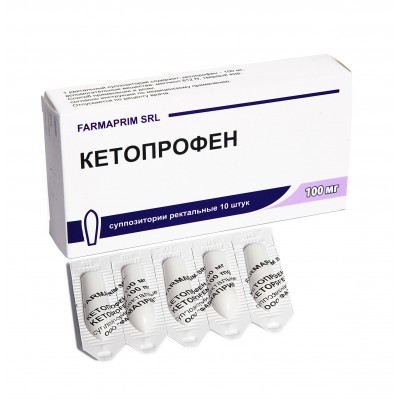
Для избавления от болевого синдрома внутримышечным способом вводится кетопрофен, кеторолак. Если в течение шести часов боль не проходит, то пациента необходимо госпитализировать в хирургическое отделение. При постоянных рецидивах приступов прибегают к хирургическому вмешательству.
Врачи-хирурги прибегают к холецистэктомии (удаление желчного пузыря). Эта операция характеризуется малой травматичностью и сокращает сроки лечения. Хирургическое вмешательство проводится после приступа — через 2-3 месяца.
Неотложная помощь
При появлении симптоматики необходимо сразу вызвать скорую помощь. До прибытия врачей нужно выполнить определенный алгоритм неотложной медицинской помощи. Следует успокоить больного, который находится в состоянии возбуждения, уложить на правый бок, а под него положить грелку. Благодаря теплу снимаются спазмы, которые возникли в гладкой мускулатуре.
Кроме этого, если у пациента приступ возник впервые, то надо дать ему спазмолитический препарат. При пероральном приеме (через ротовую полость) избавления от спазмов можно достигнуть, потому что употребление лекарства при рвоте оказывается бесполезным. Именно поэтому рекомендуется использовать инъекцию спазмолитиков (Но-шпа, атропин, Промедол, Пантопон). После приезда врача дальнейшая тактика определяется специалистом: госпитализация, хирургическое вмешательство и другие способы терапии.
Диета
При печеночной колике необходимо придерживаться диетического питания для предотвращения рецидивов и более быстрого выздоровления. Следует включить в свой рацион вегетарианские супы-пюре и молочные супы. Можно употреблять гречневую и манную крупу, рис, вермишель, овсяную кашу и пшеницу.
Овощи должны быть вареными или приготовленными на пару. Рекомендуется питаться мясом курицы и говядины, паровыми рыбными котлетами и домашним паштетом из печени. Можно добавить в рацион кисель, компот, сок, джем и муссы.
К запрещенным продуктам относятся:
- подсушенный пшеничный хлеб;
- картофель, кабачки, тыква, морковь, свекла, цветная капуста в виде суфле, запеканок и пюре;
- некислый творог;
- неострый сыр;
- соус бешамель;
- фруктовые и ягодные подливы;
- чай с добавлением молока и отвар шиповника;
- сливочное и растительное масло в качестве заправки;
- слоеное сдобное тесно и ржаной хлеб;
- жареная и соленая рыба, консервы из рыбы;
- баранина, свинина;
- колбасы;
- копчености и консервы;
- грибы, редька, редис, лук, чеснок и щавель;
- шоколад, мороженое, халва, кремы, какао, алкоголь, прохладные и газированные напитки.
Профилактика и прогноз
При своевременном обнаружении и правильном лечении прогноз заболевания благоприятный. Профилактические меры заключаются в нормализации веса человека, соблюдении принципов диетического питания. Необходимо избавиться от вредных привычек.
Следует осуществлять ежедневные пешие прогулки и выполнять гимнастику на свежем воздухе. Необходимо пить достаточное количество жидкости в сутки (до двух литров) и исключить частые периоды голодания. Физические нагрузки должны быть соразмерны возможностям организма.