Существует много причин развития гастрита – неправильное питание, психоэмоциональные нагрузки, хеликобактерная инфекция и т. д. Во всех случаях заболевание сопровождается одними и теми же симптомами, по которым можно заподозрить его наличие. Для грамотного лечения необходимо обратиться к врачу-гастроэнтерологу. Он назначит медикаментозную терапию и диету. Также возможно лечение гастрита народными средствами.
Причины
Современные исследования показывают, что в 90% случаев основные проявления гастрита связаны с наличием хеликобактерной инфекции. Существует несколько путей передачи — недостаточно хорошо вымытые столовые приборы, пользование одними и теми же бытовыми предметами, проведение некоторых медицинских манипуляций (через эндоскоп) и т. д. Заразиться бактериями можно даже через поцелуи. Их активность в желудке зависит от питания. Например, при чрезмерном употреблении соли она увеличивается, появляются такие признаки, как рвота, тошнота, дискомфорт.
Существуют и другие причины развития гастрита. Например, это дуоденогастральный рефлюкс. Он означает сбой в работе пищеварительной системы, когда содержимое кишечника забрасывается в желудок. В результате желчь раздражает стенки органа, возникают боли и воспаление, которое со временем может прогрессировать. Главный признак процесса, помимо других характерных симптомов — ощущение горечи во рту.
Первые признаки
К числу первых признаков воспаления слизистой оболочки желудка относятся:
- Дискомфорт или боли в эпигастральной области (верхний отдел брюшины). Причем иногда возникают только ощущения сдавленности. Чаще всего они появляются после еды.
- Образование на языке белого налета (в медицине это называется «обложенный язык»).
- Слегка повышенная (субфебрильная) температура тела — до +37 градусов.
- Диспепсические симптомы и признаки общей интоксикации. Это тошнота, рвота, неустойчивый стул. Иногда есть только тошнота. В любом случае это говорит о том, что имеются нарушения работы ЖКТ. К признакам общей интоксикации относятся слабость, апатия, недомогание, головокружение и т. д.
- Изжога, отрыжка с кислым привкусом.
Бывают случаи, когда такие симптомы не связаны с гастритом. Например, рвота может иметь неврологическую природу. Иногда часть симптомов спровоцирована банальным отравлением. Но если наблюдается регулярное проявление одного или нескольких признаков, то в обязательном порядке нужно посетить врача. Дело в том, что гастрит — только первый этап в развитии более серьезных заболеваний органов ЖКТ, за ним следует язва, которая переходит в предраковое состояние.
Виды
Описанные выше симптомы характерны для острого гастрита. Но далеко не всегда болезнь протекает с такими ярко выраженными неприятными ощущениями. При неблагоприятных условиях острая форма переходит в хроническую, которая сопровождается длительными периодами ремиссии и приступами обострения.
Острый гастрит можно считать первичной формой. Именно он чаще всего возникает из-за пищевого отравления или неправильного питания. Факторами риска являются фастфуд, рафинированная еда в рационе, злоупотребление алкоголем или острыми блюдами. В этих случаях наблюдается постоянно повышенное количество желудочного сока, что создает идеальные условия для размножения болезнетворных бактерий.
О развитии хронического гастрита говорят, когда через 5 дней приступа острой формы основные симптомы ослабели, но адекватное лечение не получено. В таком случае все признаки смазаны — возникают не боли, а тяжесть в желудке.
Многое зависит от того, при каких условиях протекает гастрит. Чаще всего развивается форма заболевания с повышенной кислотностью. В таком случае возникают голодные боли. При пониженной кислотности наблюдается снижение аппетита, но эта форма встречается реже.
Медикаментозное лечение
Лечение острого и хронического гастрита имеет свои особенности. Важную роль играют изменения в рационе, регулярные прогулки и умеренная физическая активность. Эти меры эффективны только вне стадии обострения. При сильном приступе иногда приходится соблюдать постельный режим. Боль снимают при помощи спазмолитиков (Но-Шпа и Дротаверин).

Иногда используются такие препараты, как холиноблокаторы. Они воздействуют непосредственно на рецепторы, что помогает устранить боль. Такие лекарства можно пить только при повышенной кислотности. К их числу относится Атропин.

Постоянный прием таких препаратов не нужен. Их пьют, когда ощущают дискомфорт или боль в желудке. Спазмолитики на регулярной основе тоже не стоит принимать, поскольку их длительный прием приводит к неврологическим проблемам.
При повышенной кислотности используют антациды. Эти препараты обволакивают воспаленную слизистую оболочку желудка и уменьшают разрушительные последствия от воздействия кислот. Средства (к ним относится Алмагель) никак не влияют на причины возникновения гастрита, а просто устраняют его основные симптомы.
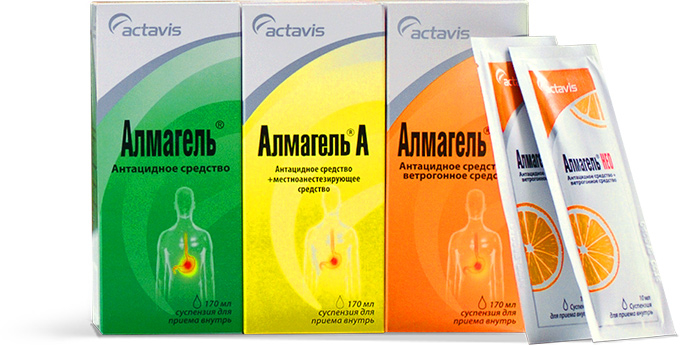
Эти лекарства употребляют и при хронической форме гастрита. Энтеросорбенты (активированный уголь), которые позволяют поглощать токсины, принимают в основном в период обострения. Долго их пить нельзя, поскольку они способствуют выведению из организма и полезных веществ.
Поскольку гастрит часто вызван бактерией helicobacter pylori, то лечение предполагает прием антибиотиков, в том числе Амоксициллина. Чтобы предотвратить возможные осложнения и восстановить слизистую оболочку, прописывают поливитаминные комплексы.

При повышенной кислотности у детей назначаются антисекреторные препараты вроде Ранитидина.

Учитывая, что это заболевание желудка вызвано хеликобактерной инфекцией, показана трехкомпонентная терапия — в течение 3 недель принимают висмута трикалия дицитрат, затем 2 недели — антибиотик Амоксициллин и еще неделю — Метронидазол, все — в возрастной дозировке.

При вздутии живота прописывают Имодиум, от болей — спазмолитики.
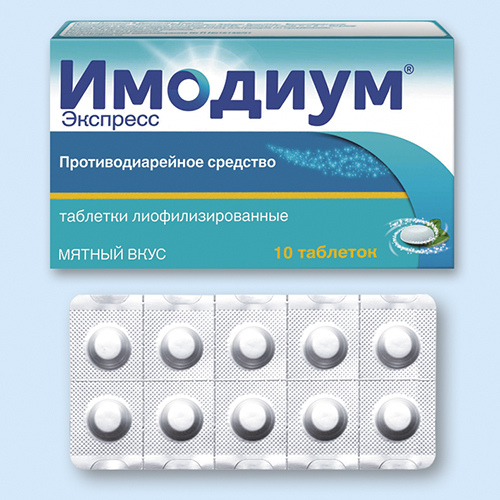
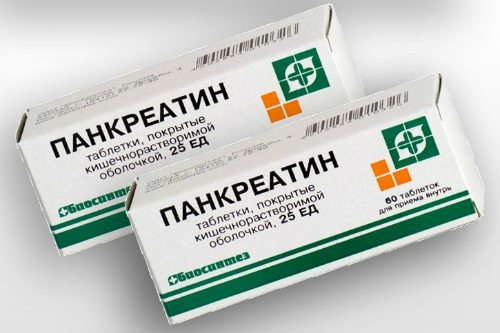
Необходимо пить полиферментные препараты – Панкреатин.
Народные методы
Возможно лечение гастрита народными средствами. При повышенной кислотности рекомендуется пить картофельный отвар. Для этого берут несколько клубней, очищают и варят их без соли. Средство принимают по 0,5 стакана 3 раза в день. В тех же целях можно пить молоко с медом (2 ч. л. меда на стакан теплого, но не горячего молока).
Для другого рецепта нужны 2 части сухой травы репешка и 5 частей листьев мяты перечной. Эти компоненты измельчают, смешивают, отбирают 1 ст. л. и заливают стаканом кипятка. Затем отвар нужно держать на медленном огне около 10 минут и остудить. После этого средство процеживают через марлю и принимают по 100 мл трижды в день.
Хорошо себя зарекомендовал следующий сбор — берут 1 часть мать-и-мачехи, столько же плодов аниса, соцветий аптечной ромашки и листьев эвкалипта, измельчают и перемешивают. Отбирают 1 ст. л. смеси, заливают стаканом кипятка, держат на медленном огне 3 минуты, а затем настаивают в течение нескольких часов. Принимать средство нужно по 1/2 стакана не менее 5 раз в день.
Все перечисленные средства носят вспомогательный характер и не устраняют причины гастрита, однако они делают основную терапию более эффективной.
Основные принципы питания
Правильное питание — важный элемент лечебной стратегии. Диета при гастрите имеет принципиальное значение. Питание должно быть дробным. Нельзя допускать, чтобы между приемами пищи были большие промежутки. Суточный объем рациона нужно разделить на 5 трапез, есть необходимо каждые 3 часа. Порции следует делать небольшими, около 300 г на каждый прием пищи.
Гастрит может быть как с повышенной, так и с пониженной кислотностью, поэтому диета должна соответствовать конкретной ситуации. При пониженной кислотности нужно употреблять продукты, которые стимулируют секрецию желудочного сока. При повышенной — их нужно полностью исключить. Именно поэтому диету нельзя назначать себе самостоятельно, рекомендации дает только врач по результатам обследования.
Есть и общие правила, которые касаются всех случаев гастрита:
- Не стоит в один прием есть и твердую, и жидкую пищу, например, суп и паровые котлеты.
- Нельзя употреблять продукты с высоким содержанием клетчатки. Это практически все фрукты и овощи с жесткой кожицей, разные виды капусты и т. д. Для здоровых людей эти продукты могут быть полезными, но при гастрите они только создают дополнительную нагрузку на желудок.
- Все нужно варить или готовить на пару, в крайнем случае — запекать без корочки.
- Необходимо сократить количество соли до минимума — 5-6 г в день, а от острых специй следует отказаться.
Рацион должен содержать белок на уровне физиологической нормы, нужны витамины группы В, аскорбиновая кислота и токоферол. Пищу следует готовить мягкой — рекомендуются хорошо разваренные каши, супы-пюре, мясное суфле и т. д.
При пониженной кислотности вне периодов обострения нужно чаще есть нежирные мясные и рыбные бульоны, в меню должны присутствовать жидкие каши, овощные пюре. Яйца можно употреблять в виде парового омлета. Разрешены ягодные кисели и муссы. Нужно отказаться не только от перечисленных выше продуктов, но и от газированных напитков, свежего хлеба и выпечки.
Диета при гастрите с повышенной кислотностью предполагает более щадящее питание. Разрешены молочные супы. Но цельное молоко, несмотря на то что оно снижает кислотность, должно присутствовать в ограниченном количестве. Его лучше добавлять в чай или в кашу.
Разрешены овощи, но только отварные или приготовленные на пару, подавать их можно также в качестве пюре. Мясо допускается в отварном виде или приготовленное на пару, к нему можно добавлять сметанный соус с листовой зеленью. Готовят его из некислой сметаны и употребляют в ограниченных количествах. Нужно отказаться от помидоров, лука, чеснока, грибов и т. д. Фрукты в сыром виде не рекомендуются, разрешены печеные яблоки.