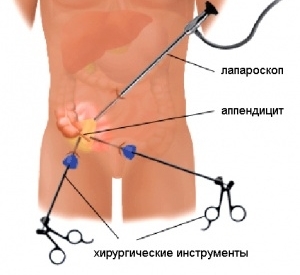
Удаление аппендицита проводится в случае воспаления аппендикса — придатка слепой кишки. Операцию по иссечению отростка проводят двумя принципиально разными способами: лапаротомически или лапароскопически. Эти методы отличаются своими преимуществами и недостатками. Окончательный выбор способа доступа к брюшине производится на основе показаний и противопоказаний, возможностей медицинского учреждения. Вне зависимости от метода хирургического вмешательства пациенту даются рекомендации на восстановительный период, хотя время реабилитации в каждом случае значительно отличается.
Виды операций
Удаление аппендицита называется аппендэктомией. Название процедуры означает полное устранение воспаленного червеобразного отростка.
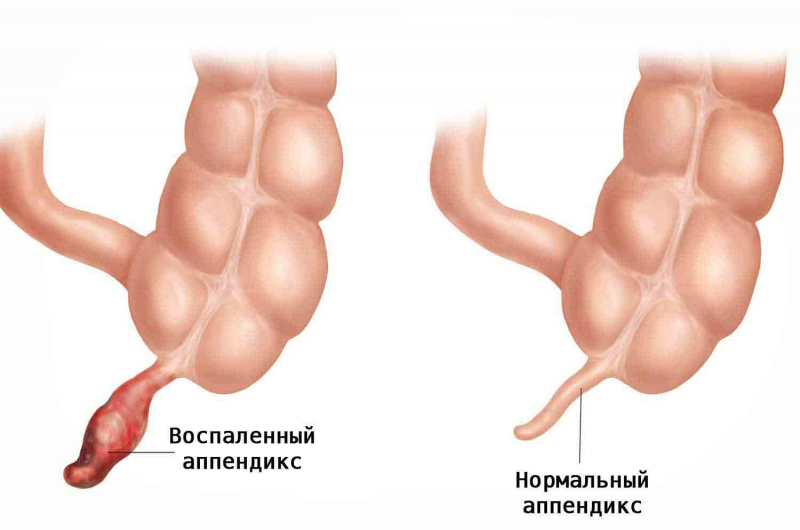
Операция может быть проведена двумя способами:
- Классическая полостная аппендэктомия, проводимая путем лапаротомии, то есть открытого доступа в полость живота с разрезанием брюшной стенки.
- Закрытая аппендэктомия с помощью лапароскопии — доступа в брюшину через небольшие проколы на животе.
Плюсы и минусы каждого метода описаны в таблице:
| Тип доступа в брюшную полость | Преимущества | Недостатки |
|---|---|---|
| Лапаротомия |
|
|
| Лапароскопия |
|
|
По преимуществам и недостаткам выигрывает лапароскопический метод проведения аппендэктомии. Однако этот способ удаления аппендицита не слишком часто используется в государственных медицинских учреждениях. Несмотря на многие недостатки (для пациента), классическая полостная операция применяется чаще, поскольку имеет более дешевую технологию.
Классическая аппендэктомия
Лапаротомический метод удаления аппендицита остается наиболее часто используемым, однако хирурги применяют его только после рассмотрения показаний и противопоказаний:
| Показания | Противопоказания |
|---|---|
|
|
При наличии признаков острого аппендицита или перитонита хирургическое вмешательство проводится немедленно. При инфильтрате сначала используется консервативное лечение, а операция планируется на несколько месяцев позже устранения острого процесса. При хроническом аппендиците аппендэктомию проводят планово.
При открытой полостной операции пациента не подготавливают особым образом. При выраженном водно-солевом дисбалансе и/или перитоните внутривенно вводят антибиотики и жидкости.
Технология оперативного вмешательства описана в таблице:
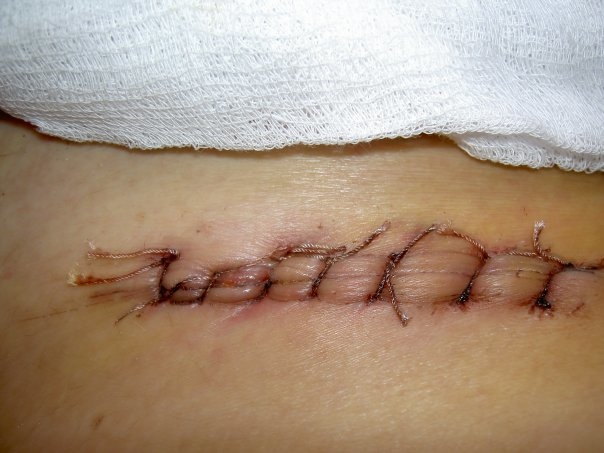
Классический способ операции для удаления аппендицита занимает от 40 до 60 минут. При выявлении осложнений, выраженном спаечном процессе и нестандартном расположении воспаленного аппендикса процедура длится до 2-3 часов. Общее состояние организма восстанавливается спустя 3-7 дней. В первые 2-3 дня устанавливается строгий постельный режим. Швы снимают спустя 7-10 суток после операции.
Лапароскопическая аппендэктомия
Лапароскопический доступ для иссечения воспаленного аппендикса является малотравматичным (малоинвазивным). Удаление данным способом выбирается после оценки показаний и противопоказаний. В отличие от классической аппендэктомии лапароскопия имеет большее количество противопоказаний, которые подразделяются на общие и местные:
| Показания | Противопоказания | |
|---|---|---|
| Общие | Местные | |
|
|
|
Удаление аппендицита лапароскопическим способом должно быть выполнено в кратчайшие сроки от начала заболевания. Оно не требует никакой специальной подготовки для пациента. До оперативного вмешательства больному ставят капельницу с физраствором или раствором Рингера, вводят антибактериальные препараты широкого спектра действия.
В операционной врач-анестезиолог вводит внутривенно премедикацию, устанавливает эндотрахеальную трубку с ингаляционным наркозом. Все манипуляции с лапароскопическим доступом проходят под общим наркозом.
Описание представлено в таблице:
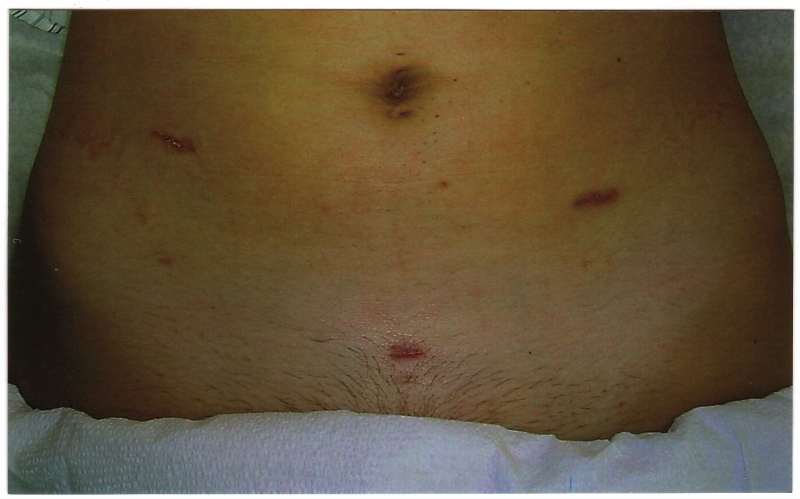
При отсутствии осложнений для лапароскопической аппендэктомии требуется от 30 до 40 минут. Этот метод позволяет провести довольно быструю реабилитацию. Дренаж удаляют на вторые сутки, а уже через 2-3 дня пациента выписывают. Однако ограничения на физические нагрузки устанавливают, как и после полостной операции.
Восстановление в больнице
В первые сутки после оперативного лечения пациенту запрещается принимать пищу. Не рекомендуется также употреблять воду в первые часы.
После оперативного вмешательства лежать на правом боку нельзя — спят и лежат только на левом. Встают с кровати только через сутки. При проведенной резекции лапароскопическим методом подниматься можно спустя 5-6 часов, но при помощи медперсонала или родных/близких. Ходить рекомендуется умеренно.
Послеоперационные швы ежедневно обрабатывают антисептическими средствами. Для профилактики воспалительных реакций из-за присоединения вторичной инфекции принимают назначенные врачом антибиотики. При запорах, чтобы не спровоцировать осложнения, пациенту делают клизму.
Нормой является повышенная температура в первые дни. Однако если она не нормализуется в течение недели, необходима консультация доктора. Также важно следить за болевыми ощущениями. В норме живот в области разреза не должен болеть. Для облегчения болей и предотвращения расхождения швов рекомендуют носить бандаж.
При выписке пациента (при открытой операции — на 7-е — 10-е сутки, при лапароскопии — на 2-е — 3-и) предварительно снимают швы. Врачи дают рекомендации относительно послеоперационной реабилитации в домашних условиях.
Нюансы реабилитации
Согласно рекомендациям докторов срок реабилитации должен составлять не менее 4 недель. В этот период пациент обязан самостоятельно следить за состоянием послеоперационного шва и организма. Восстановление должно проходить без покраснений, зуда, повышенной температуры и тем более выделений из зашитого надреза в животе. При возникновении подобных симптомов следует немедленно обратиться к врачу.
Дети и взрослые пациенты, имеющие значительный вес, восстанавливаются дольше. Для них обязательным условием является ношение бандажа.
Если первые 4 недели домашней реабилитации проходят без осложнений, больному разрешается приступать к следующему этапу восстановления. Он включает пешие прогулки на довольно большие расстояния. Допускается посещение бассейна, но при условии неактивных нагрузок.
Значительную роль в успешном восстановлении играет диета. Определенные ограничения накладываются на посещение саун и бань, принятие водных процедур и т. д.
Диета
Ограничения в питании играют ключевую роль, поскольку несоблюдение диеты может привести к расхождению швов или развитию гнойного воспаления.
В течение нескольких дней после хирургического вмешательства допускается употребление только щадящей пищи. Она должна легко усваиваться, потому больному дают перетертые блюда или желе. Питание призвано нормализовать работу кишечника.
Запрещенные и рекомендованные блюда представлены в таблице:
| Разрешены (рекомендованы) с первых дней | Вводят постепенно (спустя 2 суток) | Категорически запрещены (весь период реабилитации) |
|---|---|---|
|
|
|
Водные процедуры и загар
Принимать водные процедуры нельзя до снятия швов, однако не запрещается соблюдать гигиену отдельных зон. Для очищения живота лучше использовать мокрую губку, чтобы вода не попадала на рану.
Принимать ванну или купаться разрешается только спустя 2 недели, даже если шов снимают раньше. После снятия шва можно принимать только душ, поскольку такая водная процедура не провоцирует обильное смачивание послеоперационной раны.
Ходить в бассейн можно только после полного заживления кожных покровов — приблизительно через 4 недели. Посещать баню и сауну не стоит ранее чем через месяц.
На ранних этапах восстановления рану нельзя подвергать воздействию ультрафиолета и солнца, поэтому не рекомендуется ходить на пляж или посещать солярий. Позже загорать можно, закрывая место разреза от действия прямых солнечных лучей.
Физическая активность
Для профилактики большинства осложнений пациенту могут порекомендовать дыхательную гимнастику. Лечебная физкультура включает простые упражнения, выполняемые лежа на спине. Пешие прогулки в медленном темпе осуществляют при отсутствии осложнений спустя несколько недель реабилитации.
Занятия спортом противопоказаны до полного заживления рубцов. Как правило, физические нагрузки разрешаются спустя 3 месяца, однако упражнения на пресс и поднятие тяжестей запрещены как минимум на полгода.
Курение
Сигаретный дым негативно влияет на дыхательную систему человека, а после аппендэктомии всего лишь одна сигарета способна спровоцировать ларингоспазм, поэтому после операции запрещено курить 3 суток.
Если у пациента развился перитонит, про вредную привычку нужно забыть как минимум на неделю.
Интимная жизнь
При проведенной без осложнений операции половой покой советуют соблюдать в течение недели. К нормальной половой жизни рекомендуется возвращаться как минимум спустя 7 дней после снятия швов.
Возможные осложнения
В течение двух месяцев после аппендэктомии возможно возникновение различных осложнений. В числе последствий неправильно проведенной операции и/или несоблюдения условий реабилитации выступают:
- спайки в брюшной полости;
- нагноения и воспаления в прооперированной зоне;
- пилефлебит;
- грыжа;
- перитонит и т. д.
Перитонит как при воспаленном аппендиксе, так и после хирургических манипуляций является опасным осложнением, требующим немедленного врачебного вмешательства.
Подробно негативные последствия операции описаны в таблице:
| Осложнение аппендэктомии | Описание |
|---|---|
| Спайки |
Встречается у 60% пациентов. Симптоматика спаечного процесса:
|
| Нагноения и воспаления в прооперированной зоне |
Выражаются следующими симптомами:
Данные состояния лечат антибиотиками до тех пор, пока анализы крови не покажут норму и не нормализуется температура. При нагноениях показано снятие швов и удаление гноя. После очищения раны накладываются новые швы |
| Пилефлебит |
Весьма редкое осложнение, которое чаще всего возникает при гангренозном аппендиците. Симптомы пилефлебита:
|
| Непроходимость кишечника | Чаще всего формируется при гангренозном аппендиците. Причиной непроходимости становится травма кишечника или внутрибрюшная инфекция. Проявляется болезненностью живота и отсутствием полноценного опорожнения кишечника. Как правило, это осложнение проявляется на 5-е — 6-е сутки, но может возникнуть и спустя 3 недели после аппендэктомии |
| Грыжа |
Появляется в районе послеоперационного шва. Спровоцировать осложнение могут:
Несмотря на то что послеоперационная грыжа является частым последствием, она не представляет серьезной угрозы при своевременном обращении к врачу. Для профилактики рекомендуют ежедневно делать пешие прогулки в медленном темпе |
| Перитонит |
При лопнувшем гангренозном аппендиците есть риск перитонита. Однако послеоперационный гнойный перитонит несколько отличается от того, который проявляется при воспаленном аппендиксе. У пациента отмечаются постоянные боли в животе и иные симптомы раздраженной брюшины. На перитонит также могут указать повышенная температура и другие симптомы воспаления, которые достигают наивысшего развития на 5-е — 7-е сутки реабилитации. При нормальном течении восстановительного этапа у пациента отсутствуют какие-либо жалобы подобного рода |