Гепатит В представляет собой вирусную инфекцию, «мишенью» которой является печень. Основной путь передачи – парентеральный. Вирус попадает в организм человека с кровью или иными биологическими жидкостями инфицированного.
Симптомы зависят от стадии заболевания. Лечение может проводиться амбулаторно, но в тяжелых случаях показана госпитализация. Терапия включает в себя, как правило, прием медикаментозных препаратов, соблюдение диеты и ограничение физической активности.
Этиология и эпидемиология
Возбудителем заболевания является ДНК-содержащий вирус из семейства гепаднавирусов (от греч.hepar — печень и англ. DNA — ДНК).
Гепатит B относится к антропонозным инфекциям: источник заражения – инфицированный человек. «Резервуаром» для вируса являются его носители без каких-либо клинических проявлений. В меньшей степени опасны больные острой или хронической формой болезни.
У лиц, инфицированных ВГВ, независимо от характера течения инфекции (носители, острая или хроническая форма), главным маркером (признаком) заболевания является HBsAg – поверхностный антиген вируса гепатита B. Маркер обнаруживается в большинстве биологических жидкостей человека, таких как:
- кровь и слюна;
- сперм и вагинальный секрет;
- моча;
- желчь;
- слезная жидкость;
- грудное молоко.
Основную опасность представляют кровь, сперма, вагинальный секрет и слюна носителя ВГВ, поскольку в них концентрация вируса значительно выше пороговой.
Наиболее вероятным путем передачи вируса гепатита B является парентеральный:
- Переливание зараженной крови и ее препаратов (эритроцитарная масса, плазма и др.).
- Использование нестерильных шприцов и игл. Наиболее часто заражаются инъекционные наркоманы.
- При использовании нестерильного инструментария при хирургических и стоматологических операциях, а также нанесении татуировок.
- Другие манипуляции, подразумевающие под собой нарушение целостности кожи и слизистых оболочек.
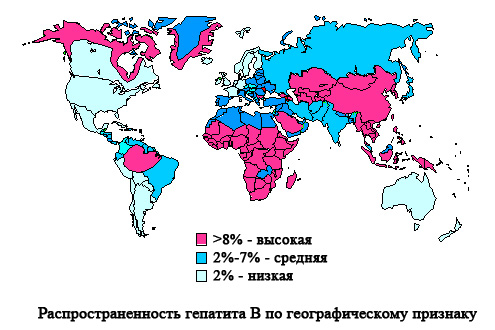
Кроме парентерального пути, существует вероятность передачи вируса посредством незащищенного полового контакта, а также так называемое вертикальное инфицирование, при котором вирус гепатита передается от матери к плоду.
Основные пути заражения:
|
Название |
Описание |
|
Половой путь |
Инфицирование половым путем частично рассматривается как парентеральное заражение, поскольку передача вируса от человека к человеку осуществляется через микротравмы слизистых оболочек и кожного покрова половых органов. В группе риска находятся лица, не использующие презервативы |
|
Вертикальный путь |
Мать способна заразить плод в случае, если она является носителем или больной гепатитом B. При осуществлении всех путей инфицирования риск заражения ребенка от матери-носительницы или больной гепатитом B достигает 40% |
|
Трансплацентарно. Осуществляется относительно редко (10%) |
|
| В процессе родов. Является преимущественным путем заражения, поскольку вирус способен проникнуть в организм ребенка через содержащие кровь инфицированной матери околоплодные воды | |
| После рождения. Происходит через тесный контакт между матерью и ребенком. Заражение осуществляется через микротравмы, при кормлении грудью, причем проникновение вируса связывают не с его высокой концентрацией в молоке, а с взаимодействием слизистых оболочек полости рта ребенка и трещин сосков матери |
Гепатит характеризуется формированием стойкого пожизненного иммунитета после излечивания от болезни. Повторное инфицирование маловероятно.
Патогенез
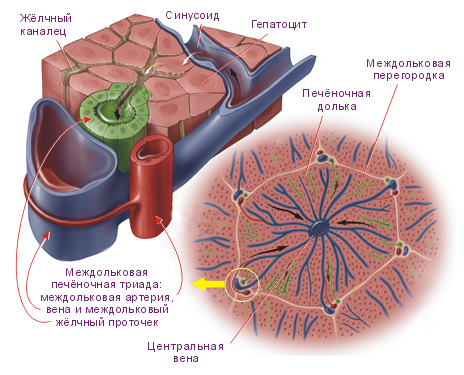
В механизме развития патологии выделяют следующие этапы:
- Проникновение вируса – непосредственно заражение.
- Фиксация ВГВ на поверхности гепатоцита (структурно-функциональной клетки печени).
- Внедрение вируса внутрь гепатоцита.
- Размножение и выделение вируса в кровь, а также на поверхность клеток печени.
- Активизация иммунных сил организма, цель которых – устранение возбудителя.
- Поражение различных систем органов.
- Стадия реконвалесценции: формирование стойкого иммунитета, устранение вируса, выздоровление.
В связи с тем, что инфицирование ВГВ практически всегда осуществляется парентерально, момент заражения равнозначен проникновению вируса в кровоток.
Клиническая картина и классификация
В типичной клинической картине выделяют следующие периоды:
В соответствии с данной классификацией течение заболевания подразделяется на следующие формы:
|
Течение |
Описание |
|
Острое |
Наблюдается у 90% пациентов, включая детей. Острая фаза характеризуется окончанием периода разгара уже к 30 дню после начала заболевания. У трети пациентов констатируется полное выздоровление, у остальных сохраняются симптомы гепатмегалии и незначительной гиперферментемии |
|
Затяжное |
Наблюдается у 10% больных, причем в данном случае гепатомегалия и гиперферментемия сохраняются в течение 4-6 месяцев |
|
Хроническое течение (хронический гепатит B) |
В большинстве случаев формируется как первично-хронический процесс. Чаще возникает у взрослых, чем у детей |
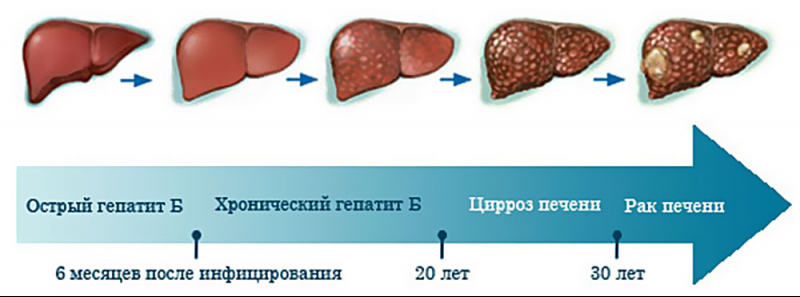
Манифестный гепатит B наиболее часто характеризуется выздоровлением с полным восстановлением структуры и функций печени. Кроме того, существует вероятность выздоровления с формированием фиброза печени или иных осложнений со стороны желудочно-кишечного тракта.
Диагностика
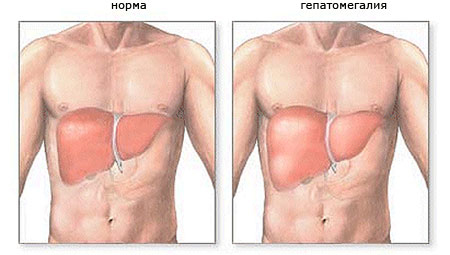
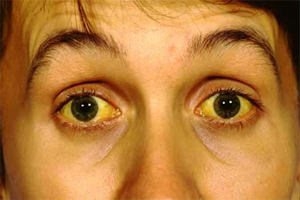
При гепатите B наиболее важными диагностическими критериями являются гепатолиенальный синдром (увеличение печени и селезенки), прогрессирующая желтуха, причем при данном заболевании усиление окраски кожных покровов в желтый цвет наблюдается в течение одной и более недель. Возможно формирование так называемого плато желтухи, при котором интенсивность окраски сохраняется в течение 1-2 недель. Аналогичные изменения наблюдаются как с печенью, так и с селезенкой.
Из эпидемиологического анамнеза особое внимание следует уделить перенесенным ранее операциям, переливаниям крови и ее составляющим, инъекциям, сделанному пирсингу, татуировкам и иным вмешательствам, подразумевающим повреждение кожных покровов или слизистых оболочек за 6 месяцев до разгара болезни, уточнить возможный контакт с больными хроническим гепатитом B или носителем инфекции.
Наиболее важное диагностическое значение имеет определение в сыворотке крови исследуемого антигенов ВГВ (HBsAg, HBeAg), и выработанных антител к ним (антиНВс, IgM и IgG, анти-НВе).
Лечение
На сегодняшний день пациенты с данным диагнозом чаще лечатся в амбулаторных условиях. В тяжелых случаях показана госпитализация в стационар.
При гладком течении заболевания все ограничения, касающиеся двигательного режима и диеты, должны быть сняты через полгода от начала патологии. Занятия спортом следует возобновить спустя 12 месяцев.
Медикаментозная терапия включает в себя применение следующих лекарственных препаратов:
Следует понимать, что лечение назначается строго индивидуально и зависит от многих факторов: анамнеза жизни и болезни пациента, возраста, пола, наличия перенесенных заболеваний и обострения хронических патологий, степени и тяжести течения патологического процесса. При наличии печеночной комы медикаментозная терапия малоэффективна.
Профилактика
Профилактические меры заключаются в тщательном обследовании доноров крови с обязательным ее забором на предмет исследования с целью определения HBsAg при каждой донации. Для этого используются высокочувствительные методы для идентификации вируса:
- иммуноферментный анализ (ИФА);
- радиоиммунный анализ (РИА);
- определение печеночных проб (АлАТ и АсАТ).
Для сдачи крови не допускаются лица, ранее перененесшие вирусный гепатит, больные с хронической патологий печени, и лица, в анамнезе которых имеются сведения о проведении гемотрансфузии в течение последних 6 месяцев.
Кровь и ее составляющие, не обследованные на предмет наличия HBsAg, не допускается к переливанию.
Для профилактики инфицирования новорожденных показано двукратное обследование беременных: на 8 неделе беременности (при постановке на гинекологический учет) и на 32 (при оформлении декретного отпуска). При обнаружении в крови будущей матери HBsAg следует решить судьбу беременности.
Вероятность внутриутробного заражения ребенка крайне велика при обнаружении у женщины HBeAg. При его отсутствии вероятность инфицирования ничтожно мала, даже если титр HBsAg обнаруживается в высокой концентрации. Риск уменьшается путем выбора операции кесарева сечения как способа родоразрешения. Это связано с тем, что ребенок не пройдет родовые пути матери и не инфицируется.
Прерывание парентерального пути заражения осуществляется путем использование одноразового стерильного инструментария как для осуществления медицинских манипуляций, так и в случае нанесения татуировок и создания проколов для пирсинга.
Весь медицинский инструментарий повторного применения обязательно должен подвергаться предстерилизационной обработке и стерилизации после каждого пациента.
С целью профилактики инфицирования членов семей, в которых имеется один или несколько больных или носителей ВГВ, проводится дезинфекция личных вещей, вводится строгий контроль за предметами персональной гигиены (индивидуальные зубные щетки, постельное белье, полотенца, бритвы, расчески и др.). Проводится просветительная беседа, в которой доступным языком объясняется, каким образом осуществляется заражение вирусом гепатита B. Все члены семьи встают на эпидемиологический учет.
Специфическая профилактика ВГВ осуществляется при помощи пассивной и активной иммунизации лиц с высоким риском инфицирования:
Избежать инфицирования вирусом гепатита B возможно при использовании презервативов, стерильных инструментов, а также своевременного обращения за медицинской помощью.