Воспаление кишечника – это заболевание, которое может возникать и у детей, и у взрослых. В развитых странах оно стало серьезной проблемой еще в годы после Второй мировой войны. И хотя считается, что сейчас оно встречается реже, болезнь все еще представляет опасность. Это связано с тем, что некоторые виды воспалительных заболеваний кишечника протекают с настолько слабо выраженными симптомами, что человек обращается к врачу слишком поздно. Вот почему нужно уделять органам ЖКТ особенное внимание, чтобы провести своевременную диагностику и начать лечение.
Что это такое?
Воспалительные заболевания кишечника часто делят на два вида – это язвенный колит и болезнь Крона. Они различаются своим течением в связи с разными местами локализации. А вот в лечении будет много общего.
[youtube]lRUUEQ6aFcs[/youtube]
Неспецифический язвенный колит вызывает воспаление только толстого кишечника. Воспаление может быть острым и хроническим, затрагивать весь толстый кишечник или только какие-то отдельные его части. У женщин оно встречается вдвое чаще, чем у мужчин. А вот болезнь Крона вызывает еще и воспаление тонкого кишечника. Внутри каждой из этой патологии выделяют еще несколько подвидов, которые зависят от расположения источника воспаления. Например, колит Крона – это поражение толстого кишечника, а одноименный энтерит затрагивает тонкую кишку.
Иногда медики используют другую классификацию, в которой единственным критерием является локализация воспаления. С этой точки зрения выделяют:
- Воспаление прямой кишки. Это одна из форм неспецифического язвенного колита, которая носит название проктита. Чаще вызвана неправильным питанием, частыми запорами, ослаблением иммунитета.
- Воспаление двенадцатиперстной кишки. Оно также может быть вызвано неправильным питанием. Но его могут спровоцировать пищевое отравление и даже травмы и механические повреждения, инфекции.
- Воспаление слепой кишки. Это заболевание называют и тифлоколитом. Симптомы напоминают аппендицит – в основном из-за боли, локализующейся внизу живота. Основное отличие состоит во времени появления боли. При воспалении слепой кишки боли возникают через несколько часов после еды. Если заболевание носит хронический характер, то наблюдается резкое снижение веса, анемия, общая слабость.
- Патологии сигмовидной кишки (они носят общее название проктосигмоидита).
Практически все перечисленные виды заболевания могут носить как инфекционный, так и неинфекционный характер. Причины их развития изучены недостаточно хорошо. Но ученые установили, что на развитие этих патологий могут влиять бактерии и вирусы.
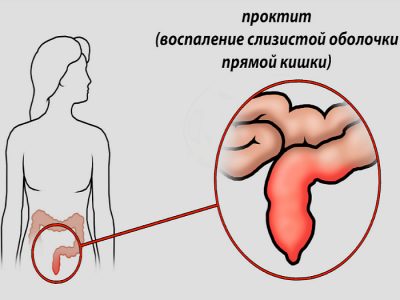
Проктит
Проктит – заболевание довольно опасное. У взрослых оно часто возникает на фоне геморроя, венерических болезней и патологий органов малого таза. Так что его лечение должно быть комплексным и направленным на устранение всех нарушений.
Проктит бывает острым или хроническим. Для острой формы характерны такие симптомы, как:
- сильная боль в области паха, которая особенно ярко проявляется в процессе дефекации;
- появление в каловых массах следов гноя и крови;
- нарушения стула – это могут быть и диарея, и запоры;
- сильное повышение температуры (иногда);
- общее ухудшение самочувствия.
Хроническая форма проктита отличается такими признаками, как периодически возникающие боли в области заднего прохода, частые запоры, иногда в каловых массах появляется слизь. Эта форма колита прямой кишки развивается тогда, когда не было вовремя начато лечение заболевания в острой стадии.
Терапия проктита
Не всегда возможно лечение в домашних условиях. Если речь идет об острой форме, то пациента доставляют в больницу, где ему могут обеспечить физический и психический покой. Применяются методы консервативной терапии. Хирургическое вмешательство осуществляется только в самых тяжелых случаях. В это время из-за диареи может наступить обезвоживание организма. Поэтому парентерально вводят электролитные растворы, чтобы задержать жидкость. Иногда врач может назначить антидиарейные средства, но если есть угроза токсической дилатации толстого кишечника, то этого делать нельзя.
Острую форму лечат с помощью местных или системных стероидов, курс приема которых составляет 2 месяца. Эффективным средством считается Преднизолон. Используются противовоспалительные препараты. Это Сульфасалазин, обладающий и антимикробными свойствами. Рекомендуют Месалазин. Любые препараты этой группы могут вызывать аллергию. Если появляется соответствующая реакция, о ней нужно сообщить врачу.
При тяжелой форме воспаления вводится энтеральное питание, используются гидролизаты белка. Для того чтобы нормализовать моторику кишечника, применяют специальные препараты (вводят атропина сульфат подкожно).
В это время пациент должен получать много белка. На стадии ремиссии возможна и терапия в домашних условиях. В таких случаях продолжают принимать Месалазин. Продолжительность поддерживающего лечения с помощью этого средства практически не ограничена. Но нужно принимать его строго в указанной дозировке, поскольку есть побочные эффекты (в том числе он оказывает негативное действие на почки). Важную роль играет и лечебное питание. Назначается диета с повышенным содержанием белка.
Дуоденит
Основной причиной развития дуоденита является травмирование слизистой оболочки. Очень часто оно происходит за счет длительного воздействия кислот. Такая ситуация характерна для повышенной кислотности желудка.
Эта болезнь возникает как в острой, так и в хронической форме. В первом случае речь идет о травмах и о пищевых отравлениях, во втором дуоденит развивается на фоне таких заболеваний, как гастрит, холецистит, лямблиоз, ишемия кишечника и гепатит. Так что надо начать с диагностики основной патологии и ее лечения. Только тогда можно устранить сам дуоденит.
Признаки воспаление двенадцатиперстной кишки долгое время могут проявляться в слабой форме. Человек сталкивается и с некоторым дискомфортом. К числу таких симптомов относятся:
- снижение аппетита;
- метеоризм и вздутие живота, сопровождающиеся отрыжкой;
- нарушения стула (чаще – диарея);
- малокровие, которое является косвенным симптомом внутреннего кровотечения;
- чувство переедания, ощущение переполненности желудка;
- периодические рвотные позывы и тошнота, которые не приносят облегчения.
Схема лечения дуоденита
Лечение дуоденита представляет собой комплексный процесс. Многие люди склонны недооценивать опасность этого заболевания и пытаются лечиться исключительно народными средствами. Но этого делать не стоит, поскольку использование даже самых лучших и проверенных рецептов поможет только снять симптоматику, но не устранит причину заболевания. Дело в том, что практически всегда дуоденит сопровождается бактериальной инфекцией. Речь идет о таких микроорганизмах, как Хеликобактер пилори. Они опасны тем, что вызывают гастрит и язвенные болезни. Именно поэтому часто для лечения этой формы воспаления назначают антибиотики. В этой категории хорошо зарекомендовали себя такие препараты, как Левомицетин и Эритромицин.
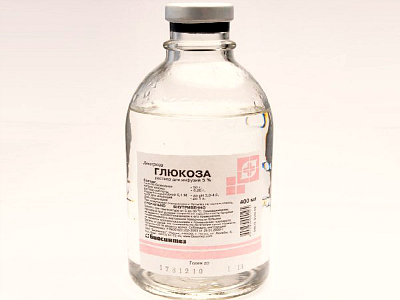
Одновременно нужно позаботиться о выведении из организма токсинов, являющихся результатами жизнедеятельности бактерий. Для этого используют 5%-ный раствор глюкозы, который вводят внутривенно.
Лечение дуоденита будет осуществляться по тем же правилам, что при терапии других форм неспецифического язвенного колита, которые были описаны выше. Если имеет место диарея, то в особо тяжелых случаях могут назначать препараты, ее останавливающие. Это такие средства, как кальция карбонат, белая глина и т. д. Таблетки и инъекции могут быть дополнены народными средствами. Но они играют только вспомогательную роль при лечении болезни. Речь идет о фитопрепаратах на основе зверобоя и шалфея. Рекомендуется пить кисели (за исключением клюквенного).
Воспаление сигмовидной кишки
Сигмовидная кишка часто воспаляется на фоне уже имеющихся нарушений – болезни Крона или проктита. Иногда причиной становится дисбактериоз. Сигмоидит довольно опасен, поскольку приводит к тяжелым осложнениям. Его основные симптомы:
- острая боль, возникающая с левой стороны груди;
- пульсирующая боль, иррадиирующая в поясницу и левую ногу;
- вздутие живота, хорошо различимое урчание в нем;
- частая тошнота и рвотные позывы;
- высокая температура, сопровождающаяся симптомами интоксикации.
Все эти признаки относятся к острой форме заболевания. При хроническом течении возникает постоянное ощущение вздутия живота, каждая дефекация сопровождается болью. Человек становится раздражительным, быстро утомляется, у него появляется бессонница.
Лечение будет таким же, как для колитов. То есть используются противовоспалительные медикаменты вроде Месалазина и Сульфасалазина, витаминотерапия и т. д.
Симптомы хронического воспаления могут на некоторое время проходить, и пациент считает, что он уже полностью вылечился. Но при невнимательном отношении к своему здоровью он может столкнуться с рецидивом. Спровоцировать его могут чрезмерные физические нагрузки, несоблюдение принципов лечебного питания и даже переохлаждение организма, которое ведет к ослаблению иммунитета.
Принципы питания
Иногда врачи говорят, что диета – это лучшее лекарство при болезни Крона и язвенном колите. Это не совсем так, но она играет важную роль. Без ее соблюдения применение прочих лекарственных средств будет абсолютно бесполезным. Принципы лечебного питания будут одинаковыми при всех видах воспалительных заболеваний кишечника. Но питание будет разным в периоды обострения и ремиссии.
Так, в первые два дня приступа врачи рекомендуют пациенту голодание. Но ему можно пить очищенную воду или чай без сахара. В сутки нужно выпить не менее 1,5-2 л, особенно если есть диарея, способствующая обезвоживанию организма.
Если колит возник из-за пищевого отравления или кишечной инфекции, то правила питания будут соответствующими. То есть сначала лечебное голодание, затем сухарики и яблочное пюре из плодов некислых сортов.
Затем рацион начинают постепенно расширять за счет употребления продуктов, которые не раздражают кишечник и не способствует усилению секреции желудочного сока. Это могут быть:
- овсяная или рисовая каши, сваренные на воде (рис особенно полезен при диарее – он помогает ее остановить);
- нежирный творог;
- мясное суфле из индейки или курицы;
- крепкий чай.
[youtube]ygmtNkq7kBM[/youtube]
Все блюда подаются протертыми, чтобы максимально облегчить процесс пищеварения. Регламентируются методы кулинарной обработки. Все продукты можно варить или готовить на пару. Разрешаются слизистые супы на овсяном отваре (их тоже подают протертыми). Из нежирных сортов мяса делают паровые котлеты и фрикадельки.
При хронической форме воспалительных заболеваний кишечника часто возникают явления витаминной, минеральной и белковой недостаточности. Поэтому нужно, чтобы организм получал достаточно белка из мяса и рыбы нежирных сортов, сыра, творога. Разрешается картофельное пюре. Из рациона исключают сырые овощи и фрукты. Можно есть печеные яблоки, салаты из вареных овощей (винегрет, но только без уксуса и маринованных огурцов). Овощное пюре или даже запеченное без корочки суфле тоже можно включить в меню. Это предупредит запоры. Пить можно отвар шиповника. Периодически можно устраивать разгрузочные дни – на печеных яблоках или кефире. Но только в том случае, если это одобрит лечащий врач.