Пупочная грыжа — это выпячивание органов брюшной полости через «слабое» место брюшины у взрослых и детей. К таким относится пупочное кольцо. Патологию лечат консервативными и хирургическими методами, причем вторые применяются чаще за счет их эффективности. Существует несколько разновидностей операции по удалению пупочной грыжи, каждый из которых предполагает предварительную подготовку и реабилитационный период.
Выбор метода лечения при пупочной грыже
Пупочное кольцо — это отверстие на белой линии живота, через которое в период внутриутробного развития осуществляется связь плода с плацентой посредством пупочного канатика. Он содержит кровеносные сосуды, желчевыводящий проток и аллантоис (мочевыводящий проток). После рождения, к концу третьей недели сосуды полностью атрофируются, замещаясь жировой и соединительной тканью. Ни фасциального, ни мышечного слоя, укрепляющих брюшную стенку, нет. Именно поэтому пупочные грыжи возникают относительно часто.
В начале развития патологии больные ощущают небольшое выпячивание в области пупка. Его размеры могут достигать от нескольких миллиметров до 15 см и более. Болезненность возникает только во время физической нагрузки или при сильном кашле.
Лечение делится на консервативное и оперативное. Обычно консервативные методы применяются крайне редко, только у детей до 4-5 лет или при наличии противопоказаний, к которым относятся:
- Воспалительные и инфекционные заболевания брюшной полости.
- Беременность.
- Пожилой возраст при наличии декомпенсированных сопутствующих заболеваний сердечно-сосудистой и легочной систем.
- Нарушение свертываемости крови.
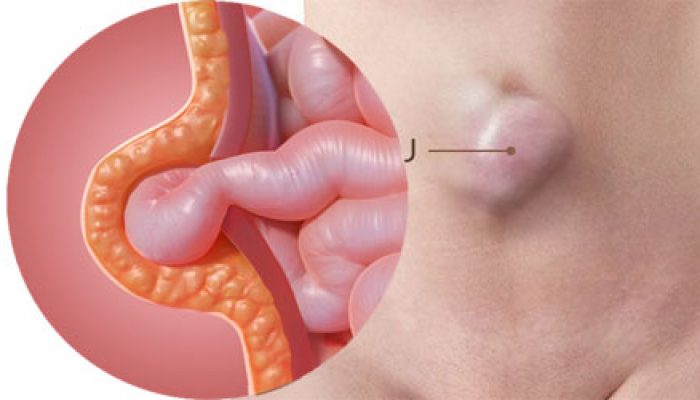
Пупочная грыжа
Единственное эффективное лечение этого заболевания — герниопластика, удаление грыжи хирургическим способом. Показаниями к проведению операции являются следующие состояния:
- Ущемление грыжи.
- Частые рецидивы заболевания.
- Воспаление грыжевого содержимого.
- Обтурационная непроходимость кишечника.
- Развитие спаечных процессов.
Предоперационная подготовка
После определения даты проведения операции хирург назначает ряд необходимых исследований:
- Клинический и биохимический анализ крови.
- Коагулограмма.
- Клинический анализ мочи.
- УЗИ брюшной полсти.
- ЭКГ.
- Флюорография.
- Определение группы крови.
- Исследования на гепатит В, гепатит С, ВИЧ.
Если пациент регулярно принимает лекарства или имеет непереносимость какого-либо медикамента, необходимо предупредить об этом врача.
Накануне оперативного вмешательства, после ужина больной ничего не должен есть. Питье запрещено за 3 часа до начала операции. Утром пациент принимает душ и отправляется в операционную. По показаниям могут назначаться слабительные средства или клизмы для опорожнения кишечника.
Ход операции
Существуют следующие методы удаления пупочной грыжи:
- Натяжная герниопластика. Во время оперативного вмешательства задействованы только собственные ткани организма путем натягивания на место грыжевого выпячивания.
- Ненатяжная герниопластика. При закрытии патологического пространства используют сетчатые импланты, которые укрепляют слабое место брюшной стенки, препятствуя образованию нового выпячивания.
- Комбинированная.
В настоящее время отдается предпочтение ненатяжному виду герниопластики, т. к. он имеет ряд преимуществ:
- Значительное уменьшение болевого синдрома в послеоперационный период.
- Более короткий период образования рубцовой ткани и заживления.
- Минимальный риск развития осложнений.
Независимо от вида, герниопластика имеет следующие этапы:
- Выбор оперативного доступа и проведение анестезии. Разрез мягких тканей.
- Вправление или иссечение грыжевого содержимого — в зависимости от показаний.
- Наложение сетчатого имплантата, если такой требуется, и ушивание грыжевых ворот.
Оперативный доступ делится на открытый и лапароскопический. На данный момент по возможности отдается предпочтение второму методу. Операция проводится посредством высокотехнологичного современного оборудования, с помощью которого хирург делает 3 небольших разреза на брюшной стенке, через них специальными инструментами осуществляется удаление грыжевого мешка и укрепление слабого места брюшины сетчатым имплантатом.
Таким образом минимизируется травматизация мышечной стенки и кожных покровов. Это снижает послеоперационные болезненные ощущения и не оставляет видимых рубцов на теле.
При отсутствии осложнений и сопутствующих заболеваний операция проводится под спинальной анестезией. При этом виде обезболивания пациент находится в сознании, сохраняется самостоятельное дыхание. Вследствие этого количество осложнений и побочных эффектов сводится к минимуму. Операция длится от 30 минут до 1 часа.
Послеоперационная реабилитация
Период восстановления зависит от степени тяжести заболевания и вида оперативного вмешательства. При лапароскопический методике грыжесечения реабилитация проходит в стационаре одного дня. За состоянием пациента в течение суток наблюдают специалисты, при отсутствии признаков осложнения на следующее утро больной отправляется домой. Спустя месяц происходит полное восстановление, человек может возвращаться к привычному образу жизни. При проведении обычной операции с открытым доступом период реабилитации увеличивается до 2-3 месяцев.
По истечении 7 дней снимаются швы. При полном заживлении послеоперационного рубца больным назначают процедуры, способствующие восстановлению:
- Прием лекарственных препаратов для обезболивания.
- Физиотерапевтические процедуры.
- Ношение специальных утягивающих повязок.
- Щадящие физические нагрузки.
- Правильное питание.
Профилактика грыжи
Чтобы предотвратить возникновение заболевания, рекомендуется соблюдать такие простые правила:
- Корректировать питание и избыточную массу тела.
- Укреплять мышцы живота умеренными физическими нагрузками.
- Предотвращать запоры и усиленный метеоризм.
- Вести активный образ жизни.
Важно не запускать процесс — если возникло маленькое выпячивание, нужно уже на этом этапе обратиться к хирургу, поскольку рост образования может привести к серьезным последствиям. Наиболее опасным из них является ущемление петель кишечника в грыжевых воротах, что провоцирует некроз кишки и гангрену. В таком случае напрямую будет стоять угроза жизни больного, объем оперативного вмешательства значительно увеличится, а послеоперационный период будет длиться свыше 4 месяцев.









