Острый флегмонозный аппендицит — патологическое состояние желудочно-кишечного тракта, заключающееся в поражении аппендикса и которая характеризуется быстрым возникновением. Это заболевание сопровождается болями в правой нижней части живота, повышением температуры и бледностью кожи. Эффективным способом лечения является хирургическое вмешательство (аппендэктомия и лапароскопия). После операции в течение месяца следует соблюдать диету.
Описание заболевания
Острый флегмонозный аппендицит — форма аппендицита, которая возникает за несколько часов и является второй его стадией. Характеризуется воспалением червеобразного отростка и сопровождается выраженным отеком, скоплением гноя и отложением на его поверхности фибрина (белок, синтезирующийся в печени). Этот недуг наиболее распространен среди людей в возрасте 20-40 лет. У женщин это заболевание встречается в два раза чаще, чем у мужчин. Наблюдается в большинстве случаев у беременных.
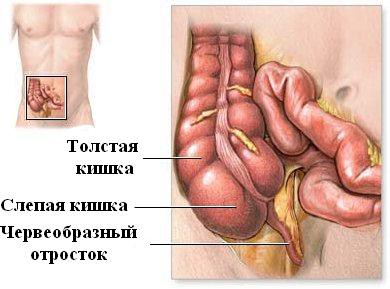
Точная причина возникновения острого флегмонозного аппендицита не изучена, существует несколько факторов развития этого недуга. Эта болезнь возникает на фоне тромбоза сосудов аппендикса. Впоследствии развивается воспаление, а стенки отростка становятся чувствительными к патогенным бактериям.
В некоторых случаях это заболевание развивается как осложнение гнойной формы аппендицита. Острый флегмонозный аппендицит возникает из-за закупорки отростка каловыми массами или гельминтами (глистами). Увеличение лимфатических узлов на фоне воспаления может привести к перекрытию просвета аппендикса, и на фоне этого формируется благоприятная среда для роста бактерий.
Инфекция попадает в отросток через кровь, лимфу или кишечник. Кроме этого, на развитие этого недуга влияют следующие факторы:
- колит — воспаление слизистой оболочки толстой кишки;
- аднексит — воспаление придатков матки;
- хронический холецистит — затяжное заболевание желчевыводящих путей и желчного пузыря;
- послеоперационные спайки на кишечнике — тяжи из соединительной ткани, которые возникают после операций.
Основные клинические проявления
Основным характерным признаком этого заболевания является болевой синдром. Боль локализуется в правой подвздошной области и носит интенсивный, постоянный и пульсирующий характер. Пациенты предъявляют жалобы на тошноту. Рвота для этого заболевания нехарактерна.

Температура тела варьируется от нормальной (36,6 °С) до 38-38,5 °С. Если червеобразный отросток опускается в таз и имеет большую длину, то боль локализуется (располагается) в области лобка или паха справа. При расположении отростка под печенью болевой синдром возникает в правом подреберье. Если отросток загнут назад, то у больного отмечаются боли в области спины.
При этой форме заболевания стенки отростка утолщены и покрыты слоем фибрина. Этот процесс распространяется на окружающие ткани (слизистая оболочка слепой кишки, прилегающие участки брюшины). Около отростка формируется выпот (скопление биологических жидкостей), а внутри него наблюдается гной зеленого цвета.
Кожа пациентов бледная, иногда наблюдается холодный пот. Отмечается учащение пульса до 80-90 ударов в минуту. Живот плоский, а при пальпации (ощупывании) живота наблюдается напряжение мышц.
В некоторых случаях на воспаленном аппендиксе возникают эрозии и язвы. Иногда отмечается наличие эмпиемы (скопление гноя) червеобразного отростка. Впоследствии он увеличивается в размерах, а стенки становятся тонкими. По мере прогрессирования болезни эмпиема распространяется на окружающие ткани.
У детей это заболевание сопровождается капризностью, вялостью и снижением аппетита. Отмечается рвота, поноса и температура тела составляет 38-39 °С. Язык влажный и покрыт белым налетом. Наблюдается болевой синдром, который распространяется на всю область живота или локализуется в одной части живота.
Диагностика
Диагностика этого заболевания осуществляется врачом-гастроэнтерологом и хирургом. Диагностическое значение имеют инструментальные и лабораторные методы исследования. Для уточнения диагноза пациент сдает кровь на общий анализ, по результатам которого отмечается увеличение скорости оседания эритроцитов (СОЭ) и повышение количества лейкоцитов.
О флегмонозном аппендиците свидетельствует положительный симптом Щеткина – Блюмберга, который характеризуется тем, что если врач редко отдергивает руку во время пальпации, то пациент чувствует усиление в боли с правой стороны внизу живота. Наблюдается положительный симптом Вишневского, заключающийся в том, что врач проводит рукой от ребра до подвздошной области сначала слева, потом справа, а боль у больного возникает с правой стороны. Уточнить диагноз можно при помощи УЗИ органов брюшной полости и малого таза. Важно отличать флегмонозный аппендицит от ряда других заболеваний, таких как:
- правосторонний аднексит (воспалительный процесс придатков матки), который сопровождается болями внизу живота и повышенной температурой;
- разрыв кисты яичника или аполексия яичника (разрыв тканей), характеризующиеся болевым синдромом и кровотечением в брюшную полость;
- внематочная беременность, основными симптомами которой являются боль, отсутствие аппетита и нагрубание молочных желез, тошнота и рвота;
- дивертикулит (заболевание кишечника, которое характеризуется наличием боли, расстройств стула, тошнотой и рвотой, а также повышением температуры);
- пиелонефрит (заболевание почек, сопровождающееся тошнотой, рвотой и болями в области поясницы);
- почечная колика (болевой приступ, который сочетается с болезненным мочеиспусканием, тошнотой и рвотой);
- острый холецистит (боль локализуется в правом подреберье и распространяется в спину, отмечается рвота и тошнота);
- гастрит (боли в области живота, изжога, тошнота и запоры);
- дуоденит (боли в области желудка, изжога, отрыжка, тошнота и рвота).
Лечение
Эффективным методом лечения острого флегмонозного аппендицита является операция — аппендэктомия (удаление аппендикса), проводимая под общим наркозом. В правой подвздошной области делают косой разрез 10-12 см. После этого врач-хирург находит воспаленный отросток и аккуратно удаляет его, предварительно перевязывая у основания слепой кишки лигатурой (стерильной нитью).
Если у пациента обнаружен выпот, то его высушивают и вводят антибиотик для предотвращения повторного его появления. При большом количестве выпота рану не зашивают наглухо, а оставляют на несколько дней дренаж. Активно применяют лапароскопию: в брюшной полости делают три прокола или маленьких надреза (в области пупка, над лобком и над правой подвздошной областью).
В эти отверстия вводится лапароскоп (трубка с видеокамерой) и инструменты. Врач выполняет манипуляции и отслеживает ход работы на экране монитора. Благодаря этому методу терапии можно выявить гнойный выпот и все очаги воспаления.
В послеоперационный период пациенту прописывают антибиотики внутривенно, а по мере выздоровления – перорально (через рот).
Диета
Нужно соблюдать диету после операции в течение 3-4 недель. Следует исключить из рациона жирные, острые, копченые, маринованные и консервированные продукты питания.
Принимать пищу нужно дробно (по 5-6 раз в день) небольшими порциями. Следует исключить газированные напитки. Для нормализации стула рекомендуется есть протертые овощи и фрукты.
Пациентам врачи рекомендуют употреблять в пищу куриный бульон, рис, травяной чай, мясо курицы. В дальнейшем можно кушать супы-пюре, каши из гречки и риса, кисломолочные продукты. Через 30 дней после операции можно употреблять обезжиренные молочные продукты, омлеты, каши на молоке. При несоблюдении диеты могут вновь появиться тошнота и боли.
После операции по удалению аппендицита нельзя употреблять следующие продукты:
- помидоры;
- бобовые;
- кетчуп;
- майонез;
- молоко;
- жирные виды рыбы и мяса;
- мучные изделия;
- алкоголь;
- твердая пища.
Профилактика и прогноз
Прогноз заболевания благоприятный. Летальный исход наступает очень редко (0,1-0,3% случаев), а осложнения (локальный и разлитой перитонит, т. е. воспаление брюшины) развиваются в 5-9%. Если медицинская помощь оказана несвоевременно, то возможно появление гангрены.
После операции без осложнений человек уже через месяц может вести привычный образ жизни, а выписывают пациента из стационара через 1-2 дня после проведения хирургического вмешательства. При появлении первых симптомов недуга необходимо обратиться к гастроэнтерологу для уточнения диагноза и современного оказания медицинской помощи. Чтобы предотвратить возникновение аппендицита, следует каждые полгода обращаться на консультацию к гастроэнтерологу.











