Киста поджелудочной железы — образование в слизистой оболочки поджелудочной. Существует большое количество видов кист различных видов. У детей эта патология возникает редко, но с осложнениями. Диагностика и лечение осуществляется гастроэнтерологом и хирургом. Допускается использование народных рецептов в терапии кист поджелудочной железы. При своевременном обнаружении образования прогноз заболевания благоприятный.
Что такое киста поджелудочной железы
Киста поджелудочной железы — образование в слизистой оболочке, которое заполнено жидкостью. Основная причина заболевания — панкреатит (5-20% случаев). К факторам развития кист относят алкоголизм, травмы поджелудочной железы, желчнокаменную болезнь и опухоли большого дуоденального соска.
В процессе формирования кисты поджелудочной железы наблюдается разрастание соединительной ткани, а тканевые элементы внутри очага поражения разрушаются иммунными клетками, и остается полость. Иногда может накапливаться панкреатический сок или кровь. Внутри полости кисты давление превышает в 3 раза нормальные показали.
Основные клинические проявления и виды
Кисты поджелудочной железы подразделяются на 2 вида: те, которые возникли на фоне воспалений и заболеваний и не имеют выстелки из эпителия (псевдокисты) и те, что имеют эпителий и являются врожденными (ретенционными). Кроме этого, выделяют согласно Атлантской классификации острые, хронические жидкостные образования и абсцесс поджелудочной железы. Острая форма патологии характеризуется тем, что кисты не имеют окончательно сформированных стенок.
Абсцесс — заполненная гноем полость. В зависимости от расположения выделяют три вида кист:
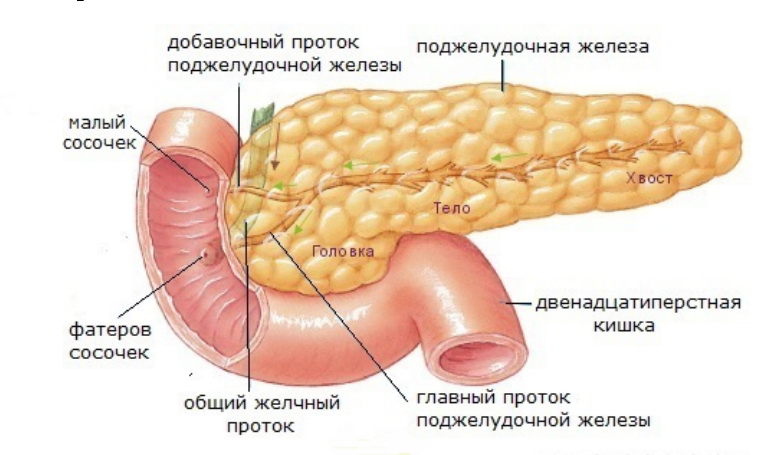
- Кисты головки (могут пережимать двенадцатиперстную кишку);
- Кисты тела (самая распространенная форма, которая нарушает положение желудка);
- Кисты хвоста (не задевают органы).
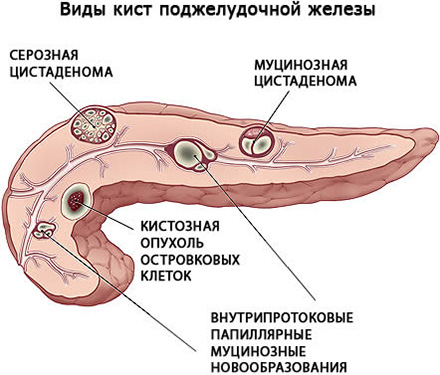
Кроме этого, выделяют осложненные (нагноением, кровотечением, перитонитом) и неосложненные кисты поджелудочной железы. По характеру образования существует три вида кист: доброкачественные (не переходят в раковые опухоли), предраковые и злокачественные (раковые). Они бывают маленькими (достигают размера до 20 мм) и большими (до 10 см).
Признаки
Симптомы кисты поджелудочной железы зависят от ее размера, расположения и фактора возникновения. Преимущественно патология протекает бессимптомно при размерах образований до 5 см и не сдавливает органы или нервные окончания. При крупных кистах развивается болевой синдром.
Самые интенсивные боли появляются в период формирования псевдокисты, при остром или хроническом панкреатите. Постепенно интенсивность болевого синдрома снижается и он становится тупым.
Боль может появиться при чрезмерных физических нагрузках или после приема пищи. Если больной жалуется на резко выраженную боль, то это говорит о разрыве кисты. Если возникает постепенное усиление болевых ощущений на фоне повышения температуры тела, то это свидетельствует о нагноении.
При сдавливании кисты поджелудочной железы солнечного сплетения отмечается жгучая боль, которая распространяется в спину и усиливается от сдавления одеждой. Иногда отмечается тошнота, рвота и неустойчивость стула, снижение веса и потеря аппетита.
Если киста располагается в области головки железы, то появляется желтый оттенок кожи, склер и зуд. При сдавливании воротной вены наблюдаются отеки нижних конечностей и задержка мочеиспускания. Иногда при сдавливании просвета кишечника развивается кишечная непроходимость (нарушение распространения содержимого).
Особенности патологии в детском возрасте
Поначалу это заболевание протекает без симптомов и дает о себе знать лишь по мере прогрессирования. У детей при появлении кист поджелудочной железы отмечаются боли в животе, позывы к рвоте и пожелтение кожных покровов. Иногда наблюдается отрыжка, изжога, диарея, тошнота и ощущение тяжести в животе.
Если ребенку вовремя не оказать помощь, то возможно появление осложнений (кровотечение или абсцесс).
Диагностика
Диагностика заболевания проводится гастроэнтерологом на основе жалоб и сбора анамнестических сведений. При осмотре живота наблюдается ассиметрия — выпячивание в области локализации образования. Применяются лабораторные методы исследования, на основании которых выявляется лейкоцитоз (повышение числа лейкоцитов), увеличение СОЭ (скорости оседания эритроцитов), повышение уровня билирубина в крови (желчный пигмент) и активности щелочной фосфотазы (фермент поджелудочной железы).
Активно применяются инструментальные методы исследования. УЗИ поджелудочной железы позволяет определить размеры кисты и наличие/отсутствие осложнений. С помощью КТ (компьютерной томографии) и МРТ (магнитно-резонансной томографии) можно определить локализацию кисты. Благодаря эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) можно изучить связь новообразования с протоками железы, что является важным для назначения лечения.
Лечение, профилактика и прогноз
Терапия кисты поджелудочной железы осуществляется с помощью оперативного вмешательства в брюшной полости. Выбор операции зависит от причин возникновения образования и его размеров. Хирурги применяют три способа: удаление, внутреннее и наружное дренирование.
Удаление осуществляется с помощью резекции части поджелудочной железы вместе с кистой. Может быть выполнена резекция (удаление) головки, тела или хвоста поджелудочной. Внутреннее дренирование проводится путем наложения соединений между кистой и желудком (цистогастростомия), двенадцатиперстной (цистодуоденостомия) и тонкой кишкой (цистоэнтеростомия). Эти методы избавляют пациента от болей.
Наружное дренирование применяется реже, если у пациента возникает нагноение полости. Кроме операций, назначается симптоматическое лечение. Если у пациента наблюдается панкреатит, то ему прописывают диету и прием медикаментов.
Прогноз заболевания зависит от причины формирования, своевременности диагностики и назначения лечения. У пациентов от 10 до 52% случаев наблюдаются осложнения, что является опасным для организма. Профилактика заключается в отказе от вредных привычек и регулярном обследовании у гастроэнтеролога. Рекомендуется поддерживать правильное питание.
Диета
Диета назначается после операции. Правильное питание позволяет ускорить процесс восстановления клеток и работы желудочно-кишечного тракта. Прием пищи должен быть дробным (по 5-6 раз в день) и маленькими порциями. Блюда нужно готовить на пару или варить. К разрешенным продуктам относятся:
- вареная телятина, говядина и крольчатина в протертом виде;
- пшеничный хлеб, сухари, несладкое печенье;
- протертые супы на мясном и курином бульоне;
- кисломолочные продукты;
- нежирные сорта рыбы;
- 30 г сливочного и 15 г растительного масла в сутки;
- вареные или запеченные овощи;
- компоты из сухофруктов, фруктовые морсы, некислые ягоды и фрукты в протертом виде;
- печеные яблоки;
- отвар шиповника, чай с лимоном и молоком;
- каши на воде или небольшом количестве молока;
- макароны.
Не рекомендуется употреблять после операции:
- спиртные напитки;
- шпинат, щавель и грибы;
- редис, сладкий перец, капусту, баклажаны, лук и чеснок;
- жирное молоко, колбасу, сырые яйца;
- острые и копченые продукты;
- консервы и маринады;
- бананы, виноград, финики и инжир, т. к. они вызывают процесс брожения в кишечнике;
- блюда с добавлением зажарки (борщ, щи и свекольник);
- кофе, газированные напитки, мороженое, торты, варенье и шоколад;
- жирные сорта рыбы, мяса и полуфабрикаты.
Терапия народными средствами
В дополнение к основному лечению допускается применять и народные средства терапии в домашних условиях. Можно использовать настой календулы, чистотела и тысячелистника. Для его приготовления следует смесь трав залить стаканом кипятка и настаивать в течение 2-х часов. Пить средство следует перед приемом пищи по 1/4 стакана.
Рекомендуется принимать пижму, календулу и стрелки подорожника. Эти компоненты нужно заварить в кипятке (250 мл) и настаивать 2 часа. После лекарство надо процедить. Схема приема: 1/4 стакана ежедневно в течение 30 дней.
Можно использовать очиток, добавляя в салаты по 3-4 листика в сутки. Рекомендуют применять настойку из листьев земляники, черники, брусники, фасоли и рыльцев кукурузы. Их надо перемешать между собой и столовую ложку смеси залить горячей водой и настаивать в течение 12 часов.
После этого средство надо процедить. Схема приема: по 1/2 стакана в течение 2-х недель. Далее следует сделать перерыв в неделю и возобновить курс лечения.
Можно пить настой из лопуха, который позволяет нормализовать температуру тела и снять воспаление. Их следует тщательно промыть, измельчить и выдавить сок, настаивать 5 дней. Принимать лекарство по 2 столовых ложки дважды в день в течение 2-х месяцев.
Кроме этого, можно пить настойку из цветков акации. Для ее приготовления надо один стакан цветов залить бутылкой водки и настаивать неделю. Принимать средство следует трижды в сутки по столовой ложке. Также можно пить сок чистотела или отвар из календулы.
Чтобы нормализовать работу поджелудочной железы, рекомендуется пить настойку из исландского мха. Надо 30 г мха залить 200 мл яблочного уксуса. Компоненты смешать и настаивать 2 дня. Принимать лекарственное средство надо, разбавляя водой в течение 2-х недель.
Можно использовать настой из корня одуванчика и листьев мяты. Эти компоненты следует смешать и залить 200 мл воды и прокипятить. Пить это средство следует по 1/5 стакана трижды в сутки в течение месяца.









