Поджелудочная железа, является органом пищеварительной системы. Ее основная функция заключается в выработке определенных гормонов, которые участвуют в переваривании пищи. В ней продуцируется панкреатический сок, который, попадая в двенадцатиперстную кишку, помогает в расщеплении углеводов, жиров и белков. Наряду с этим вырабатываются гормоны эндокринной системы, инсулин и глюкагон. Они принимают активное участие в метаболических процессах, связанных с углеводным обменом.
Клинические проявления заболеваний данного органа нарастают очень медленно, а симптоматика часто похожа на патологии других внутренних органов. Малейшее подозрение на боли в поджелудочной железе не должны оставаться без внимания. Пациенту необходимо как можно скорее обратиться за квалифицированной помощью.
Отчего возникают заболевания поджелудочной железы?
Нельзя назвать одну основную причину, приводящую к заболеванию поджелудочной железы. Среди большого спектра провоцирующих факторов можно выделить те, которые непосредственно влияют на железу и те, которые косвенно способствуют нарушениям.
- Питание. Нерациональное и не своевременное питание является одной из основных причин развития панкреатита. Выработка поджелудочного секрета происходит на нейрогуморальном уровне, железистые клетки очень четко реагирует на каждый прием пищи, выделяя необходимый фермент. К нарушениям относятся: употребление слишком жирной, жареной и острой еды, чрезмерное переедание или постоянные голодовки. При наличии большого количества липидов в кровеносном русле, орган начинает в усиленном режиме свою работу, что приводит к преждевременному износу его тканей.
- Алкоголизм. Чрезмерное употребление алкогольных напитков способствует дисфункции и нарушению баланса выработки инсулина и глюкагона. В результате сильной интоксикации развивается недостаточное кровоснабжение, что провоцирует кислородное голодание тканей органа. Это усугубляет развитие патологии.
- Лекарственные препараты. Длительный прием некоторых медикаментов угрожает адекватному функционированию железы. Некоторые химические соединения провоцируют усиленную работу, в результате интенсивной выработки ферментов страдают здоровые ткани.
- Иммунитет. Пониженный иммунитет способен привести к росту заболеваемости, организм становится более уязвимым перед инфекционными и аутоиммунными поражениями.
- Хронические очаги инфекции. Их наличие неминуемо приводит к воспалительным заболеваниям, в том числе в поджелудочной железе. Свободная циркуляция микроорганизмов по кровяному руслу и лимфатической системе провоцирует инфицирование органа.
- Возрастные и этнические факторы. Частое употребление жирной и жареной пищи приводит к патологическим изменениям уже после 30 лет. Особенно часто этому подвержены мужчины, потому что крайне редко следят за питанием. Некоторые нации, ввиду ментальных особенностей, употребляя в пищу баранину, заболевают в несколько раз чаще. В норме первые симптомы, боль в поджелудочной железе человек может отметить после 60 лет. Это обусловлено естественным старением организма.
- Хронические стрессы. Полноценное функционирование железы обеспечивается за счет нервной системы. Восприимчивость, мнительность и постоянные стрессы способны привести к нарушениям. Особенно часто они выявляются у женщин, которые более склонны к переживаниям ввиду гормональных особенностей.
В медицинской практике установлено, что люди с наследственной предрасположенностью в несколько раз чаще страдают от данного недуга. Причиной болей в поджелудочной железе могут стать также паразитарные и грибковые поражения, осложнения после оперативных вмешательств и табакокурение.
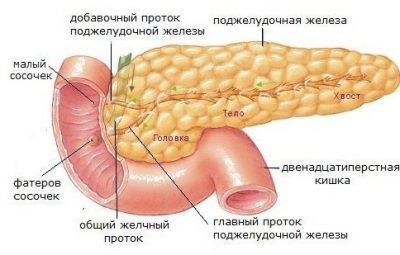
Какие заболевания могут стать причиной болей?
Основное значение имеет воспалительный процесс. Острый панкреатит является достаточно серьезным состоянием, которое нередко приводит к летальному исходу, в случае несвоевременно оказанной квалифицированной медицинской помощи. Отсутствие компетентной терапии, ее недостаточность способны привести к хронизации процесса, лечение которого затягивается на годы. Изменение в строении внутренних тканей органа являются необратимыми, что говорит о неминуемой патологии даже после устранения всех симптомов.
Наличие кисты в железе приводит к нарушениям ее функций. Многое зависит от размеров кист и их происхождения. Они могут быть врожденными или приобретенными. Во втором случае наиболее частыми причинами становятся паразитарные поражения. Слишком большие образования приводят к увеличению органа в размерах и его сдавливанию. Учитывая, что с передней стороны поджелудочная железа соприкасается с ребрами, которые являются твердыми элементами скелета человека, боль носит невыносимый, распирающий характер.
Онкологические заболевания поджелудочной железы, как правило, злокачественные. В силу размытой клинической картины и длительного бессимптомного течения, выявить процесс своевременно не представляется возможным. В большинстве случаев рак поджелудочной железы является случайной находкой при обследовании на поиск патологии в смежных органах и системах. Онкологическое поражение головки поджелудочной железы способно за несколько месяцев привести к летальному исходу, причем терапия оказывается неэффективной.
В эндокринологии огромное внимание уделяется сахарному диабету, который является не причиной болей в поджелудочной железе, а следствием произошедших изменений в ее тканях. Нарушение выработки собственного инсулина и глюкагона требует компенсации извне. Пациентам приходится кардинально менять образ жизни, следить за питанием. Диета основывается на подсчете хлебных единиц. В зависимости от стадии сахарного диабета и степени выраженности клинических проявлений, каждому больному назначается индивидуальная программа введения инсулина подкожно.
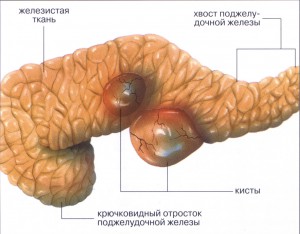
В работе ЖКТ все органы взаимосвязаны, отчасти способны даже заменять друг друга. Серьезные патологические отклонения в функционировании печени и желчного пузыря усиливают нагрузку на поджелудочную железу. Воспаление в одном из этих органов способно распространиться на другие, в том числе на поджелудочную.
Симптомы
Симптоматическая картина во многом зависит от степени развития патологического процесса. Независимо от заболевания, клинически они все имеют схожие проявления. В поджелудочной железе хорошо развиты компенсаторные механизмы, которые позволяют на протяжении долгого времени органу нормально функционировать.
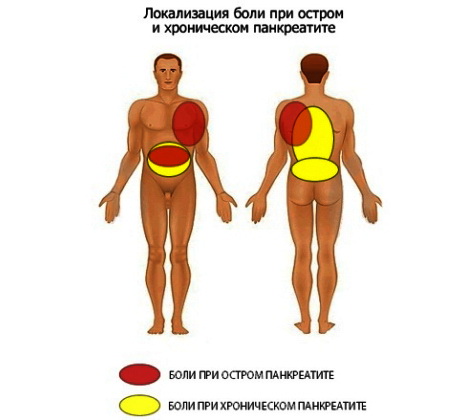
К начальным проявлениям можно отнести эпизодический дискомфорт в области левого подреберья. После приема жирной и жареной пищи наблюдаются незначительная тошнота, вздутие и недомогание. Поздний ужин сопровождается длительной бессонницей. Периодически человек может отмечать спазмирующие болевые ощущения в районе межреберий и в проекции желудка.
Большинство болезней поджелудочной железы сопровождается необъяснимыми приступами рвоты. Характерно появление в утренние часы, после плотного завтрака. Сразу после приема пищи возникает недомогание, тошнота, повышенное слюноотделение и чувство распирания в животе. После однократной рвоты наступает существенное облегчение состояния. Рвотные массы могут иметь кислый или горький вкус. Это признаки хронического панкреатита.
Острый воспалительный процесс характеризуется симптомокомплексом, который сложно спутать с другими заболеваниями. К местным проявлениям можно отнести выраженный распирающий дискомфорт в области железы, нередко с прострелами по межреберьям и в поясницу, что в медицине понимается как опоясывающая боль. Этому состоянию предшествует вздутие живота. В силу расстройства основной функции, заключающейся в переваривании пищи, в кале встречаются частички не переваренной пищи.
Дисфункция приводит к нарастанию общей интоксикации. Это состояние сопровождается высокой температурой, тошнотой, рвотой, нарушением стула. Кожные покровы становятся бледными и влажными. При появлении расстройств со стороны желчного пузыря, нередко отмечается желтушность кожи и видимых слизистых. Увеличивается частота сердечных сокращений. Пациент начинает терять в весе, несмотря на то, что постоянно испытывает чувство голода.
Лечение
Лечить заболевания поджелудочной железы необходимо под строгим контролем врача. Учитывая, что острое начало болезни встречается крайне редко, в основном процесс имеет эпизодический характер, то многие люди ошибочно полагают, что болезнь пройдет сама по себе. При этом предпринимают неправильные попытки с целью облегчения состояния и устранения симптомов. На самом деле это опасно, потому что может привести к более серьезным и необратимым поражениям.
Терапия предполагает комплексный подход. В зависимости от степени выраженности болезни, после полного клинического обследования определяется основная методика лечения. Объем медицинской помощи возможен в рамках хирургического вмешательства или консервативного лечения. Все операции на поджелудочной железе отличаются высокой степенью риска, имеют массу осложнений и сложны в исполнении.
Медикаментозная терапия
При отсутствии выраженных дефектов в строении органов, когда возможно амбулаторное лечение, оно проводится при помощи лекарственных препаратов. Выделяют несколько основных групп, которые способны устранить неприятные симптомы и привести к восстановлению функций.
- Болеутоляющие. При умеренном наличии ощущений применяются спазмолитики, такие как Но-шпа или Баралгин. При выраженной степени болевого синдрома, в том числе при онкологических заболеваниях, когда боль носит нестерпимый характер, назначаются наркотические формы анальгетиков. К ним можно отнести Морфин или Трамадол. Данная группа является вспомогательной, неспособной устранить основную причину болезни.
- Ферменты. С целью нормализации функции пищеварения, а также для облегчения состояния железы, чтобы она имела возможность для полноценного восстановления, применяются препараты на основе панкреатина. Основными представителями являются Панзинорм, Мезим и Креон. Они назначаются в больших дозировках, превышающих суточную норму. Оптимальным содержанием действующего вещества в одной капсуле считается 25000 единиц. Кратность приема и продолжительность курса может установить только врач, после определения тяжести состояния.
- Антибиотики. Некоторые виды заболеваний предполагают наличие инфекционного возбудителя. С целью его полной эрадикации (устранения) назначаются антибактериальные препараты. К примеру, это могут быть ампициллин или Клафоран, они относятся к антибиотикам широкого спектра действия.
- Антигистаминные препараты. Несмотря на то, что это группа применяется в основном при аллергических заболеваниях, в данном случае их назначение оправдывается снижением общего воспаления и снятием выраженного отека поджелудочной железы. Они существенно ускоряют процесс выздоровления и сокращают сроки лечения.
- Пробиотики и пребиотики. Длительное нарушение стула провоцирует изменения в микрофлоре кишечника. Чтобы возобновить полноценную дефекацию и нормализовать ее частоту, без дополнительного введения полезных бактерий не обойтись. Наиболее часто используют Нормобакт и Аципол. Восстановление естественной микрофлоры — достаточно кропотливый и долгий процесс, поэтому они назначаются длительными курсами.
- Ингибиторы протонной помпы. Пантопразол или Омепразол помогают компенсировать полноценную работу других органов желудочно-кишечного тракта. Они снижают разрушение ферментов и противостоят распространению воспаления.
Даже после полного выздоровления пациентам рекомендуется курсами принимать ферменты поджелудочной железы с целью поддержания восстановительного процесса и предотвращения обострений при наличии хронических заболеваний. Люди, имеющие предрасположенность к заболеваниям, должны применять эти препараты в профилактических дозировках при обильном приеме пищи, особенно жареной и жирной.
Диета
Правильное питание при любых заболеваниях поджелудочной железы имеет ключевое значение. Пациенту необходимо пересмотреть образ жизни, потому что данная патология не приемлет сильных погрешностей в диете. После острого периода щадящий рацион назначается сроком не менее чем на 3-6 месяцев. Допускается к употреблению исключительно паровая, вареная и тушеная еда.
В острой фазе болезни каждый пациент должен помнить «золотое правило»: холод (грелка с холодной водой), голод и покой. При помощи данного принципа в большинстве случаев удается избежать оперативного вмешательства. Больному разрешается только употребление жидкости. В сутки необходимо выпивать не менее 1,5-2 литра воды. Выходить из такого состояния необходимо при помощи низкокалорийной пищи, отличным вариантом является овсяная каша, приготовленная на воде, в дальнейшем допускается прием постного бульона и т. д.
Основной рацион больного, страдающего заболеваниями поджелудочной железы должен включать преимущественно белковые продукты. Сюда можно отнести: кисломолочные напитки, каши, легкие омлеты, супы, постную рыбу, белое мясо и овощи. При приготовлении пищи допускается использование только рафинированного подсолнечного масла, не более чем 20 г в сутки.
Пациентам на любой стадии болезни категорически запрещено употребление жирных сортов мяса и рыбы, колбас, сдобных кондитерских изделий, сливочного масла и маргарина, копченостей, крепко заваренного чая и любых газированных и сладких напитков. Их прием спровоцирует очередное обострение или усугубление воспалительного процесса. Фрукты, содержащие большое количество углеводов, такие как бананы или виноград, тоже относятся к запрещенным.










